L'Hystéroscopiedite diagnostique consiste à introduire dans l’utérus un tout petit endoscope très fin qui permet de regarder l’intérieur du col puis de la cavité utérine.
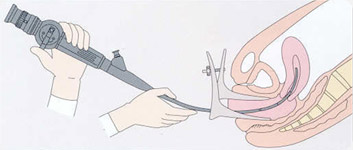
Elle doit être réalisée entre le 5e et le 14e jour du cycle, afin :
- D’une part que les règles soient terminées (pour mieux voir),
- D’autre part que l’on soit sûr de l’absence de grossesse (donc avant l’ovulation), sauf chez les patientes qui prennent un traitement qui bloque le cycle & pour les patientes ménopausées.
Cet examen est indolore (score de douleur 2/10) à condition d’utiliser des endoscopes fins et un milieu de distension "doux" (lavage de la cavité par du sérum physiologique (eau)) à faible pression.
L’hystéroscopie diagnostique ne nécessite aucune prémédication , ni aucune préparation particulière.
Les suites de l’hystéroscopie sont en général indolores, parfois un très léger saignement peut survenir pendant quelques heures.
Les endoscopes utilisés et en général tout le matériel de consultation sont désinfectés puis stérilisés par autoclave selon un protocole très strict afin d’éviter tout risque d’infection nosocomiale.
Quelles sont les principales indications de l’hystéroscopie diagnostique : on utilisera cette méthode d’investigation chaque fois que l’on veut contrôler visuellement la cavité utérine :
- En cas de stérilité ou infertilité : afin de vérifier que rien ne gène l’implantation d’un embryon,
- Dans le bilan des (PMA) Procréations Médicalement Assistées (FIV, inséminations, dons d’ovocytes…) dans le même but, vérifier qu’aucune lésion n’interfère avec la nidation de l’embryon comme par exemple une infection ou inflammation de la muqueuse, seulement visible en hystéroscopie,
- En cas d’échographie pelvienne anormale afin de conforter les anomalies vues en échographie et juger de la nécessité ou non de réaliser un geste opératoire de correction ou amélioration de la cavité,
- Dans le bilan des saignements anormaux : saignement entres les règles (métrorragies) ou règles abondantes (ménorragies) pour vérifier la présence ou non de « polypes » ou de « fibromes », d’une anomalie de l’endomètre (c'est le nom de la muqueuse (sorte de moquette) qui recouvre l’intérieur de la cavité),
- Dans le bilan des saignements après la ménopause afin d’éliminer un éventuel cancer, ou d'une lésion pré-cancereuse.
- Après une hystérographie anormale qui monterait une anomalie de la cavité,
- Dans le bilan des synéchies (accolements de la muqueuse de l’utérus) qui participent à une infertilité,
- Dans le bilan des malformations utérines : comme par exemple, les cloisons utérines qui séparent la cavité en deux plus petites cornes,
- En cas de stérilet déplacé ou sans fil visible, afin de le retrouver et de le retirer, le cas échéant (en consultation, sans voir recours à une anesthésie générale),
- En cas de polype de l’utérus pour vérifier sa position et sa nature,
- En contrôle après intervention chirurgicale de l’utérus, afin de vérifier que la cavité est bien restituée, « en bon état », c'est un contrôle de la bonne cicatrisation.
- Dans le bilan des fausses couches spontanées lorsqu’elles se répètent, afin de vérifier qu’il n’existe pas une cause intra utérine à ces fausses couches (comme par exemple un fibrome) ou une conséquence de ces fausses couches sur la cavité (rétention de fragments de placenta, synéchies…) qui peuvent la rendre impropre à une future nidation ( risque de récidive de fausse couche).





